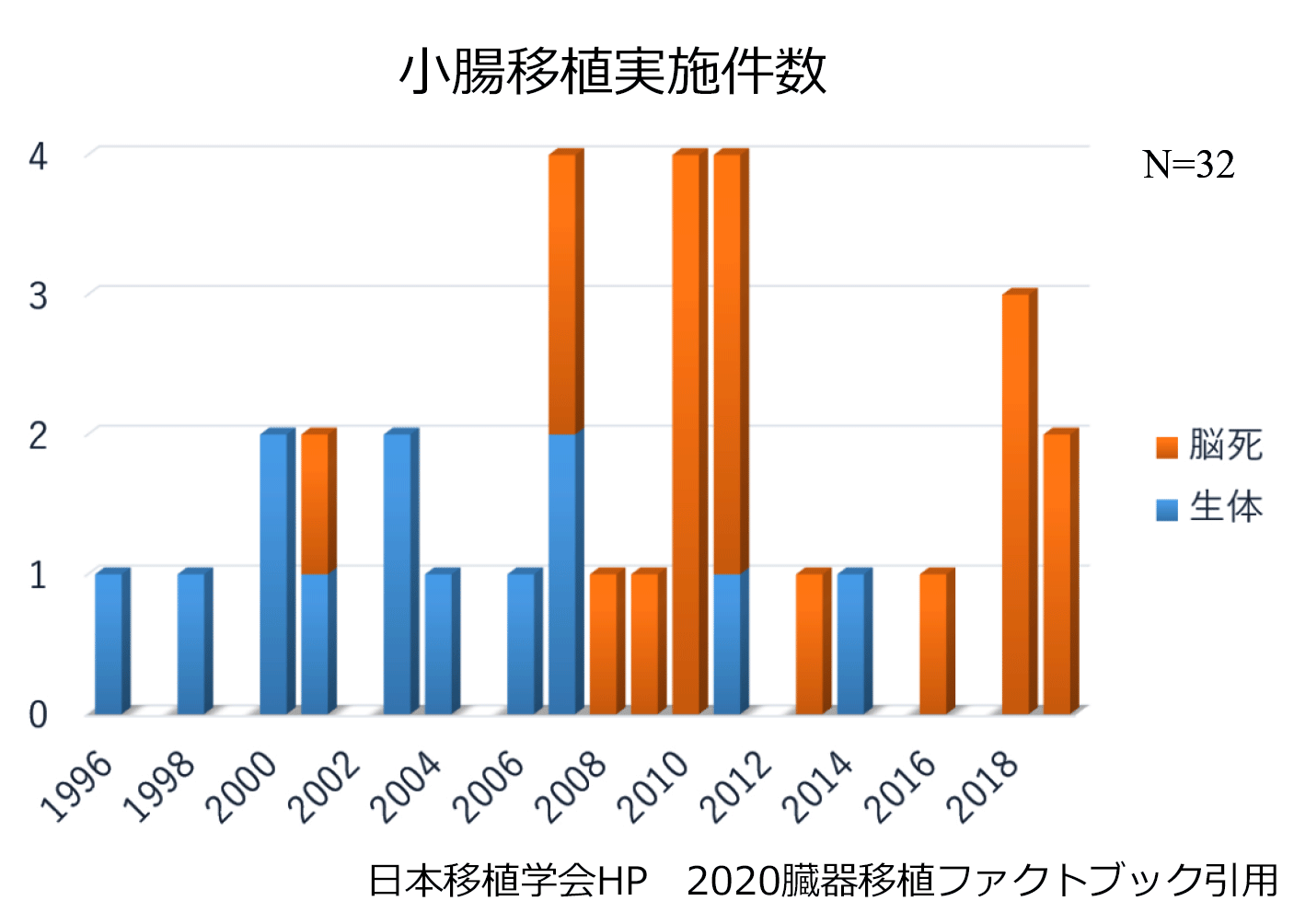
小腸はかつて移植の不可能な臓器と考えられておりましたが、近年欧米を中心に数多くの小腸移植が行われるようになり、小腸不全症の標準的治療として固まりつつあります。わが国における小腸移植は、1996年に開始され、2019年12月までに28名の患者に32例の移植が実施されておりますが、他の臓器に比べると症例数は少なく、限られた施設でしか行われておりません。
当施設においては、2003年に初の生体小腸移植を行い、これまでに生体移植3例、脳死移植10例(生体移植後の脳死再移植2例、生体肝移植後の脳死移植1例を含む)13例の小腸移植を行なっております。
(2021年3月現在)
小腸の長さが短い短腸症候群や小腸の長さはあるけれども腸管の働きが低下している腸管運動機能障害によって機能的腸管不全となり、生きていくうえで必要量の水分・栄養分を十分吸収することができず、静脈栄養法(PN)により管理され、さらに静脈栄養法によるカテーテル感染症、肝機能障害などの重篤な合併症の出現により生命の危機におびやかされたり、著しく生活の質(QOL:クオリティ・オブ・ライフ)が低下しているような場合に行われる根本的な治療法です。
小腸移植は他の臓器に比べると移植手術後におこる拒絶反応の頻度が高く、術後の治療が容易ではありません。しかしながら免疫抑制剤の進歩や徹底した感染症管理のおかげで拒絶反応の治療が可能となってきました。
小腸移植を受ける患者さんにはさまざまな適応条件があります。下記の条件を満たしていても、移植の適応と時期を判断するためには、専門的な評価が必要であり、移植以外の外科的治療・内科的治療も含めた包括的な治療を考えながら進めています。
- レシピエントの年齢は、原則として60歳以下である。
- 静脈栄養法もしくは腸管不全のため、肝障害をはじめとする他の臓器に障害がもたらされて進行している状態
- 静脈栄養法を行う中枢ルートがなくなると予測される場合
- 著しい苦痛や腹痛が強くて我慢できない状態
- 1年のうち半年以上の入院や生活の大半をベッド上で過ごしており、生活の質(QOL)が著しく低下している状態
- 重要臓器に進行した不可逆的障害が存在する(悪性腫瘍、骨髄疾患、心疾患、筋・神経疾患、肝疾患、腎疾患など)
- 活動性の感染症がある
- 精神社会生活上に重篤な障害がある
- アルコールを含む薬物依存症がある場合
- 患者および家族の理解と協力が得られない
- 移植手術後の定期受診や免疫抑制療法の必要性が理解できない
適応疾患としては、「短腸症候群」と「機能的小腸不全」に分けられます。
短腸症候群
- 中長軸腸捻転
- 腹壁破裂、外傷
- 壊死性腸炎(NEC)
- 先天性小腸閉鎖
- クローン病
- その他
機能的小腸不全
- ヒルシュスプルング病
- ヒルシュスプルング病類縁疾患
- 慢性特発性偽性腸閉塞(CIIPS)
- その他
移植手術とは
- 短腸症や機能的腸管不全の患者さん(レシピエント)へ小腸を提供したいという提供者(ドナー)から健康な小腸を移植することをいいます。また提供に関しては、自分の小腸を提供したいと希望している近親者から移植される生体移植と、脳死となった方から移植される脳死移植があります。
- 実際の移植手術は、まず機能不全の腸管(小腸)が残っている場合は取り出します。その後、動脈と静脈をそれぞれ縫い合わせます。次に移植される小腸の上側(口側)と患者さん自身の十二指腸または空腸を縫い合わせます。移植された小腸の下側(肛門側)は腸の状態が落ち着くまで一時的に「人工肛門」としておなかから出します。また患者さん自身の大腸も同様に人工肛門としてお腹から出します。最初のうちは2つの人工肛門がおなかから出ている状態ですが、移植した小腸の状態が落ち着いてくれば小腸と大腸をつなぐ手術を行い、最終的には人工肛門を閉じる手術を行います。その他に移植した小腸に直接栄養を入れるための胃ろうもしくは腸ろうを造ります。徐々に栄養状態が改善してくれば胃ろうや腸ろうを閉じる手術を行います。上記のような段階的な手術を行う時期は、移植前の患者さんの状態や移植後の経過により異なります。

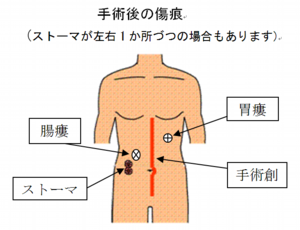
- では、なぜ人工肛門が必要なのでしょうか?
- 小腸移植はほかの臓器と比べて拒絶反応や感染症を起こしやすいため、定期的に移植された小腸の状態を人工肛門から内視鏡を入れて確認します。また人工肛門から、どのような便が出ているのかを直接知ることもできます。移植された小腸を人工肛門としてお腹から出しておくことは、小腸の回復状況や小腸粘膜の状態の確認ができ、異常の早期発見・早期治療のために必要だからです。
当施設には、小腸移植を希望し、紹介されてくる患者さんが沢山おりますが、まずは移植以外の外科的、内科的治療がないのかを検討しながら小腸移植の適応かどうかを慎重に判断します。また移植の時期に関しても紹介病院と連携を取りながら決めます。
小腸移植の適応となれば、生体移植もしくは脳死移植のどちらかを選択しますが、脳死移植を希望する場合には、まず日本臓器移植ネットワークへの登録が必要になります。
<移植手術までの流れ>

2018年4月から生体、脳死移植どちらも健康保険の適用になりました(生体移植は施設要件などにより適用外となることもあるため、事前にお問い合わせください)。
また年齢や原疾患によって異なりますが、移植手術や移植後の免疫抑制療法における医療費の自己負担の軽減を図ることができる制度もあります。
<生体ドナーの費用>
ドナーの移植可否に必要なスクリーニング検査、手術費用、入院中の治療費、手術後1年間までの診療・治療費に関しては、レシピエントの医療費保険でまかなわれることになっているため、基本的には自己負担はありません(生体移植は施設要件などにより適用外となることもあるため、事前にお問い合わせください)。1年目を経過しての、診察・治療費はご自身の健康保険でお支払いただきます。
また、医学的理由によりドナーとして不適格と判断された場合には、ご本人の健康保険での請求になります。
<医療費以外にかかる費用>
脳死になられた方からの臓器提供による小腸移植を希望する場合には、日本臓器移植ネットワークへの登録が必要になります。そのため、登録料や登録更新料、移植になった際には下記の費用を支払わなければなりません。下記の費用に関しては全額自己負担となります。
| 登録・更新に必要な費用 | 新規登録料 | 30,000円 |
| 更新料(1年毎に更新) | 5,000円 | |
| 移植時に必要な費用 | コーディネート経費 |
100,000円 |
| 臓器搬送費・摘出医師派遣費 | 実費 |
公益社団法人 日本臓器移植ネットワーク
http://www.jotnw.or.jp/